
國民健康署公布的資料顯示,攝護腺癌長年盤據台灣十大癌症之列,近年更是爬升至男性十大癌症發生率第五名,死亡率也不斷升高。偏偏早期攝護腺癌症狀不明顯,且症狀易與其他健康問題混淆,導致治療易被拖延。
攝護腺癌進程並非一致,但整體來說攝護腺癌與其他癌症相比之下最大的不同是攝護腺癌進程相對緩慢,即使攝護腺癌細胞轉移至其他器官,大多的病人在確診之後仍可存活多年。一般來說,早期攝護腺癌經適當治療,預後狀況通常都良好,如果侵犯沒有攝護腺外圍組織的話,5年存活率可達到 95% 以上,10年存活率也大於 90%。即使攝護腺癌症轉移後,也近半數能存活超過5年,但若發現時已是「高風險轉移性攝護腺癌」,患者存活機率就會大打折扣。可惜全球至今,尚無任何預防攝護腺癌的藥物或所謂的保健食品,因此為了更少病痛的晚年,瞭解攝護腺癌的原因、風險、若有症狀早期治療就變得非常重要。
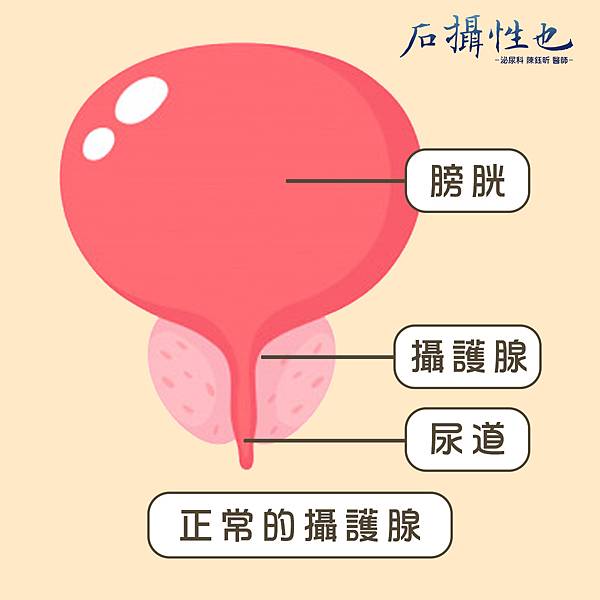
![]() 攝護腺的解剖位置與功能
攝護腺的解剖位置與功能
- 又稱前列腺,是男性特有的器官
- 位於膀胱開口,直腸的前方,完全包圍著連接膀胱的近端尿道
- 主要功能:製造部分精液(15~30%)、活化精子、控制尿液的排出、導引精液射出、男性荷爾蒙轉換成活性態的場所
![]() 攝護腺癌的成因與高風險族群
攝護腺癌的成因與高風險族群
迄至目前,攝護腺癌原因仍不明,文獻顯示有相關的高風險族群,包括有:
1. 年齡:50 歲以上有較高的風險; 另外,年紀愈大發生機率也愈高
2. 基因遺傳及家族疾病史:約有9%~15%的攝護腺癌患者有家族病史。罹患攝護腺癌之患者的父親、兒子或是手足同樣得到攝護腺癌的機率,比沒有相關家族史的人來的高。
3. 種族:非裔美國人發生率最高,亞洲人較低
4. 高脂飲食:尤其是不飽和脂肪,會提高攝護腺癌的發生率與死亡率
5. 發炎與感染:有文獻提到攝護腺癌的發展與有性病史或攝護腺慢性發炎有關
![]() 攝護腺癌的症狀
攝護腺癌的症狀
一般來說,攝護腺癌早期並沒有明顯的症狀,有時僅以頻尿、夜尿、急尿、尿流細小等類似攝護腺肥大的症狀來表現。而攝護腺癌晚期可能有血尿、骨骼疼痛、下肢水腫....等。下面列出攝護腺癌可能症狀
- 早期多無症狀
- 頻尿、夜尿、排尿困難、尿流速變慢等類似攝護腺肥大的症狀
- 忽然出現勃起功能障礙
- 精液出血
- 血尿
- 下背、髖部、骨盆或大腿呈疼痛或僵硬。
- 骨頭疼痛(末期轉移至骨頭時)
- 體重無故減輕
![]() 診斷工具
診斷工具

- 攝護腺特異抗原(PSA)抽血檢查
- PSA的正常值為3~4 ng/ml以下
- 並不是PSA超過4的人,都一定有癌症,或者低於3~4者,一定沒有癌症。但不爭的事實是PSA愈高,罹患攝護腺癌的機率愈高。PSA在3~4以下,切片證實有攝護腺癌的機率是5~10%,PSA 4~10則升高至20%,PSA在10以上者,則達3到4成。
- 造成攝護腺特異抗原異常的因素除了罹患攝護腺癌以外,良性攝護腺肥大、攝護腺炎、膀胱炎、長時間騎腳踏車、抽血前48 小時之內有射精、近期做了攝護腺超音波或切片、肛門指診、膀胱尿道鏡檢查或插導尿管等,都是可能升高的因素。
- 肛門指診
- 醫師經由肛門指診觸摸攝護腺。正常的攝護腺摸起來為對稱的柔軟隆起組織,而異常的攝護腺摸起來為非對稱性的堅硬腫塊。不過早期攝護腺癌光靠肛門指診也摸不太出來,如臨床上有懷疑,還是需要做進一步攝護腺切片檢查才能診斷。
- 攝護腺切片檢查
- 以針穿刺進入攝護腺病灶處,再取出切片,然後進行化驗以確認是否有癌細胞
- 多參數核磁共振掃瞄(multiparametric, mpMRI) / 電腦斷層(CT)
- 攝護腺MRI能夠輔助判斷攝護腺癌的風險、腫瘤定位、癌症分期、幫助醫師規劃檢體切片
- 電腦斷層輔助檢查是否有淋巴結或遠端器官轉移
- 全身骨骼掃瞄
- 晚期攝護腺癌最常見的侵略點是骨頭
![]() PSA異常,但切片結果為良性,怎麼辦?
PSA異常,但切片結果為良性,怎麼辦?
若PSA已知異常升高,但是攝護腺切片結果為良性,沒有找到惡性細胞的證據,這問題在臨床上也常常困擾著醫師,那麼對患者有什麼建議?
- 首先要了解,切片只是取樣,切片結果良性,可能是沒有癌細胞,也可能沒有採樣到癌病灶,因此有時醫師會建議第二次、甚至第三次切片。
- 身為患者也不要太過緊張焦慮。假設真的有攝護腺癌,也不一定都要治療,許多低度惡性的攝護腺癌,只要追蹤觀察即可。
- 第一次切片正常,可考慮2~3個月後追蹤觀察PSA變化,與醫師討論再決定是否需要第二次切片
- 現今也有許多輔助的診斷工具,像是多參數核磁共振掃瞄(multiparametric, mpMRI)、核磁共振與超音波影像融合攝護腺切片(MRI/Ultrasound Fusion biopsy)、PHI (Prostate Health Index, 攝護腺健康指數)、68Ga-PSMA PET/CT等
![]() 格里森分數(Gleason score):
格里森分數(Gleason score):
根據顯微鏡下腫瘤組織診斷,依腺體細胞的排列形態來定出分級(grade),用來評估攝護腺癌的惡性度根據,其排列最接近正常者為第3級,排列最凌亂者為第5級。呈現的分數是依據癌細胞分化的情況以及所佔的範圍去決定,最後看到的是癌細胞分化中佔最大面積跟第二大面積的分數,分數越高表示惡性度越高,疾病的預後也越差。舉例來說,Gleason score 3+3=6表示惡性度較低,Gleason score 4+5=9表示惡性度較高,Gleason score 5+5=10最壞。
分期:

攝護腺癌的分期相當複雜,需要綜合肛門指診、PSA、攝護腺癌分級(格里森分數, Gleason score)、是否有轉移等等。粗略可分成下面四期:
Ⅰ期:是指早期,腫瘤還侷限在攝護腺內,肛門指診時也摸不到腫瘤。病理檢查發現攝護腺組織內有癌細胞存在。
Ⅱ期:腫瘤也還侷限在攝護腺內,不過肛門指診可以摸到腫瘤硬塊。
Ⅲ期:腫瘤已經穿出攝護腺包膜或者已侵犯到攝護腺鄰近的器官。
Ⅳ期:已有骨盆腔內的淋巴結,或是其他器官已有轉移的現象。
講的更簡單一點,如果腫瘤僅局限在攝護腺內而無淋巴結或是骨頭轉移的跡象,即為#局限性的攝護腺癌;反之,如果腫瘤已經穿出攝護腺包膜而侵犯到攝護腺鄰近的器官(如:神經血管束、儲精囊、膀胱或是直腸等)、或是有淋巴結及骨頭轉移等的跡象,則為#局部侵犯性或遠處轉移性(晚期)的攝護腺癌。
![]() 攝護腺癌的治療
攝護腺癌的治療
每位患者的分級分期、預期餘命、風險程度、健康狀況、共病、患者對治療目的及副作用、長期健康影響的選擇偏好等狀況皆不相同,請和您的泌尿科醫師共同討論尋求合適的治療方式,以下列出可能的選項:
- 積極監控(active surveillance)
- 根除性攝護腺切除手術(radical prostatectomy)
- 放射治療
- 海福刀(HIFU : High Intensity Focus Ultrasound)
- 冷凍治療
- 荷爾蒙療法
- 鐳223治療(Radium-223)
- 化學治療
對於攝護腺治療選項有興趣的朋友可以參考下面文章
延伸閱讀:我得了攝護腺癌 有哪些治療方式?(上)
延伸閱讀:我得了攝護腺癌 有哪些治療方式?(下)
延伸閱讀:局限性攝護腺癌治療新趨勢 微創海福刀遠離漏尿保性福
雖然攝護腺癌的進程相對緩慢,早期攝護腺癌經適當治療,預後狀況通常都良好;但若不幸罹患的是「高風險轉移性攝護腺癌」,患者存活機率就會大打折扣。
而且,由於攝護腺癌特性喜好骨骼轉移,可能進一步造成腰酸背痛,骨質脆弱與骨折,甚至無法行走,顯著影響患者的生活品質。因此,國內外專家一致建議五十歲以上男性每年應接受例行肛門指診、攝護腺特異抗原檢查。有攝護腺癌家族史的男性,更應提早自45歲起每年檢查一次,以達到早期追蹤早期治療的目的。最重要的是,維持身心的健康均衡狀態與多運動,才是養身防癌的最佳法則。


 留言列表
留言列表

